I serien om cystoskopi-metoder beveger vi oss mer og mer over på metoder som bare såvidt er tatt i bruk nå, og vil ende opp med framtidas metoder. Den metoden som presenteres her, står akkurat i døråpningen mellom nåtida og framtida.

Konfokal laser-endomikroskopi; mikroskopi inni blæra di mens du ligger på benken og ser i taket. For de som har sett et ordinært konfokalt lasermikroskop (se her hvis du vil vite hva det er) er dette ren hokus-pokus; den vanlige utgaven tar halve kjøkkenbenken din helt opp til overskapet. Hva har de brukt for å få dette inn i kroppen? Superkrympemiddel?
Vi skal se på hva det gjør i første omgang.
Konfokal laser-endomikroskopi (CLE) og endocytoskopi (NB, ikke «cysto-«; cyto = celle, cysto = blære) (forkortes ECS, forresten) er nye endoskopiske metoder som tar høy-oppløselige bilder, nesten som mikroskopibilder, av slimhinnen. Man ser både celler og enda mindre strukturer. Det blir på en måte «optiske vevsprøver» bare med lys, uten kniv.
Metoden kan brukes på nesten alle tilgjengelige slimhinneoverflater i kroppen. Den har først blitt utviklet for og godkjent for bruk ved mage/tarm- og lunge-undersøkelser, men siden 2009 har metoden vært under utvikling til bruk i blæra også.
Undersøkelsene blir gjennomført in vivo (i kroppen) med sanntids bildevisning. Ved de fleste kreftformer hvor det dannes faste svulster, altså ikke blodkreft eller lymfekreft men «kulekreft» inkludert blærekreft av «urotelcelletypen», vil den første synlige endringen i retning kreft skje i cellene. Da kan slike avbildningsteknikker gi tidligere diagnose og behandling.
I tillegg kan CLE og ECS muliggjøre mer målrettede vevsprøver (altså fysiske prøver) av unormal slimhinne, og dermed redusere antall vevsprøver som kreves for å finne de cellene som er blitt bare litt uregelmessige og kanskje holder på å utvikle seg til kreft.
Ved CLE belyses vevet med en lavenergi-laser. Altså ingen skjærebrenner akkurat, men en liten lampe som sender ut lys med en bestemt bølgelengde. Da blir fluorescerende lys (lys med en annen bølgelengde eller farge) reflektert fra vevet.
Laseren er fokusert på en bestemt dybde i vevet, og bare lys som reflekteres tilbake fra dette planet (denne dybden) blir refokusert og i stand til å passere gjennom det lille hullet i konfokalåpningen. Dermed blir lys som reflekteres fra over og under det planet (altså den dybden) som er av interesse, ikke tatt med. Dette øker den romlige (tredimensjonale) oppløsningen og gjør at man ser mindre strukturer tydeligere.
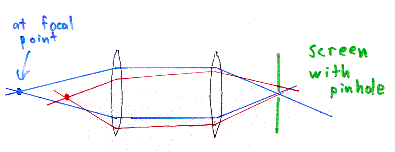
Vanskelig? Vi tar dette litt roligere: Konfokalmikroskopet er laget slik at lyset sendes gjennom et sett linser og samles i et fokalpunkt (alle som har brukt brennglass kjenner til det). Hvis det nå, i dette fokalpunktet, befinner seg en liten bit av deg, sendes noe av lyset tilbake gjennom det samme linsesystemet, bare motsatt vei. Dette reflekterte lyset danner sitt eget fokalpunkt på hitsiden av linsesystemet (sett fra laseren). Hvis man nå plasserer en skive med et hull i akkurat der dette nye fokalpunktet er, slik at fokalpunktet treffer hullet, vil alle lysstråler fra høyere opp eller lengre ned i vevet treffe plata og sperres, mens lyset fra det første fokalpunktet vil treffe hullet og gå gjennom det. Derfra sendes det videre til et deteksjonssystem som lager selve bildet. Når vi på denne måten fjerner alt «sidelys», blir bildet skarpere.
Området som undersøkes skannes i både horisontale og vertikale plan (omtrent som å skjære skiver både nedover og bortover), og dette settes sammen til et bilde. Siden hvert bildesnitt, hvert scan, er veldig skarpt, blir hele bildet like tydelig som et vanlig mikroskopi-bilde, bare at det skjer inne i kroppen der og da istedenfor på lab-benken om kanskje ei uke. Sånn kan det bli:
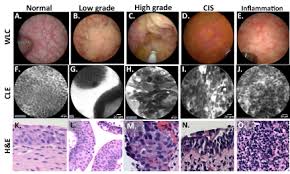
Siden CLE er avhengig av at vevet fluorescerer (sender tilbake lys med en annen farge enn det som ble sendt inn), er kontrastmidler nødvendige. De kan gis intravenøst eller legges på direkte, lokalt. Intravenøst tilført fluorescein brukes til å markere blodkar, bindevevshinnen lamina propria og områder inne i cellene i det vevet som undersøkes. Men fluorescein markerer ikke cellekjerner. Cellekjernefarging kan oppnås ved hjelp av andre kontrastmidler som for eksempel Acriflavin og kresyl-fiolett, men siden disse er mulig kreftfremkallende er dette litt kinkig.
Den største utfordringen for CLE har vært å krympe størrelsen og integrere teknologien i endoskopisk utstyr. To systemer har blitt godkjent av Food and Drug Administration i USA: en konfokal laserendomikroskop-tupp som kan bygges inn i et vanlig endoskop (endoskop-basert konfokal laser-endomikroskop; eCLE, -av og til er forkortelser en velsignelse), og en fleksibel fiberbasert konfokal miniprobe (- en sonde). Begge systemene inneholder en laserskanningsenhet og en PC-basert bildeviser for bildeopptak og lagring. Foreløpig er bare den konfokale miniproben kommersielt tilgjengelig.
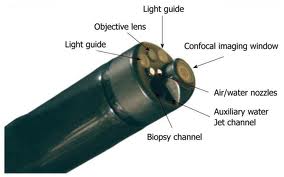
Konfokalt laser-endomikroskop (eCLE) kan benyttes i øvre og nedre del av mage-tarmkanalen og i blæra, men er for stort til å bli brukt ved f.eks. gallegangsundersøkelser. En enkelt optisk fiber fungerer som både lyskilde og deteksjons-åpning. Hvitt lys-endoskopi og eCLE utføres samtidig og bildene vises side om side på separate skjermer.
Utstyret «snitter» tynt: Den optiske skivetykkelsen er 7 μm og dybden av scanningen kan variere fra 0-250 μm. Synsfeltet er 475 x 475 µm (ikke akkurat noe vidsyn) og lateral oppløsning (dvs. det minste detekterbare skille mellom to grensesnitt) er 0,7 µm. Dybden av avbildningen i forhold til overflaten av vevet styres ved hjelp av ytterligere to knapper på endoskopet.
Konfokal miniprobe er et alternativ til eCLE . I probe-basert konfokal laser endomicroscopy (pCLE) er både laserskanningsenheten og lyskilden utenfor kroppen til pasienten, noe som gjør miniproben til et «passivt» rør. Flere prober er tilgjengelige som har ulike synsfelt, dybde på konfokalplanet og lateral oppløsning. Miniproben er meget fleksibel og kan føres gjennom arbeidskanalen på et standard endoskop. Diameteren varierer fra 0,9 til 2,5 mm. Sondene kan desinfiseres og gjenbrukes, men antall gangers bruk er begrenset (ca. 20). Annet tilbehør, som for eksempel en hette på tuppen av et endoskop, kan være nyttig.
For de teknisk interesserte: 488 nm-laserstrålen overføres via flere tusen optiske fibre gjennom sonden. De samme fibrene leder det reflekterte fluorescerende lyset tilbake til et mikro-objektiv i den andre enden. pCLE har en bildefrekvens på 12 bilder per sekund som, i motsetning til eCLE på 0,8 – 1,6 bilder per sekund, gir tilnærmet videokvalitet. Avhengig av hvilken probe som brukes vil synsfeltet variere fra 240 x 240 µm til 600 x 500 µm, den laterale oppløsning varierer fra 1 – 3,5 µm, og dybden av opptaksområdet går fra 0 – 100 µm. Mens dybden av opptaksområdet kan justeres i eCLE, er dybden av opptaksområdet i pCLE avhengig av sonden som brukes, og derfor fast.
En fordel med pCLE er at sonden er bitteliten. Med ytterligere miniatyrisering av enheten kan miniprober i framtida føres gjennom en 19G FNA-nål (en finnålsaspirasjonsnål, litt tykkere enn de man tar blodprøver med) og dermed muliggjør endoskopisk ultralydguidet pCLE av faste organer, lymfeknuter og cyster. Nesten som å ta hånda inn i et spøkelse, eller kanskje omvendt?
Endocytoskopi ligner CLE, og har også som mål å muliggjøre sanntidsmikroskopisk avbildning av slimhinnen in vivo (i pasienten). Den største forskjellen mellom CLE og endocytoskopi er at endocytoskopi er basert utelukkende på en kraftig forstørrelse ved hjelp av optiske linser. Siden det ikke finnes noe konfokalplan vil derfor bare meget overfladiske lag av slimhinnen kunne avbildes. I tillegg må linsen komme i direkte kontakt med vevet som skal undersøkes.
Også her må det brukes kontrastmiddel. Vanligvis metylenblått eller en kombinasjon av metylenblått med krystallfiolett påført lokalt. På slimdannende flater kan avbildningen bli hemmet av at kontrastmiddelet ikke greier å trenge inn i slimbarrieren, noe som resulterer i utilstrekkelig farging.
Noen momenter er viktigere enn andre for at resultatet skal bli bra (spør du om de har orden på dette på kontrollen er du garantert god service):
Maksimere bildekvaliteten: Nøkkelen til å skaffe bilder av høy kvalitet er å optimalisere kontrast, posisjonering og stabilitet.
Farging: Bildekvaliteten etter intravenøs fluorescein-innsetting er best i de første 10 minutter etter innføring av kontrast, selv om bildeopptaket kan fortsette i 30 – 45 minutter. Ved lokal farging må slimlag fjernes grundig før farging enten med N-acetylcystein eller eddiksyre, spyling med vann, og deretter jevn farging av slimhinnen ved hjelp av et sprøytekateter.
Plassering: Sonden eller endoskopet bør plasseres vinkelrett på slimhinnene, ikke tangentielt (langsmed). Måten enheten er plassert på er også viktig hos pasienter med skjøre svulster som lett ødelegges, fordi blodet forårsaker visuelle forstyrrelser (hindrer sikten).
Stabilisering: Bevegelser forårsaket av sonden eller pasienten (pusting eller peristaltikk =tarmbevegelser) kan svekke posisjoneringen og forårsake forstyrrelser på bildet. For probe-baserte undersøkelser kan man feste et gjennomsiktig plastlokk til spissen av endoskopet og sette på et lett sug som bidrar til å holde sonden i stilling. Jeg ser for meg en liten sugefisk….
Biopsitaking: Et eCLE –endoskop har en vanlig arbeidskanal som ikke er opptatt av en sonde, og en biopsi kan derfor tas fra samme område mens man laserundersøker. Ved pCLE opptar proben arbeidskanalen i endoskopet, slik at biopsier bare kan tas etter at sonden er fjernet. Også her kan en sugekopp feste endoskopet til det området som skal undersøkes.
Og så da? Er dette like bra som dagens metoder? En sammenligning viser mnei, ikke helt, hvis man sammenligner med vevsprøve under vanlig mikroskop. Men den er vel så god som hvitt lys-cystoskopi alene, og den er lett å lære: totalt uerfarne folk fikk gode resultater etter to timers opplæring, så med litt erfaring vil den gi godt samsvar mellom ulike skopører, altså leger. Foreløpig kan vi altså ikke kaste biopsitangen og permittere patologene. Men dette er en enkelt studie; det må mange flere til for å evaluere metoden skikkelig.
Kan dette bli enda bedre? Jada, man kan gi pasienten noen fluorescens-merkede peptider eller kanskje antistoffer som binder seg til overflaten på kreftceller, og dermed få dem til å lyse opp enda tydeligere.