En splintrende ny forskningsartikkel fra Sverige stiller spørsmålstegn ved hva som er best behandling for pasienter med (og nå kommer de vanskelige uttrykkene) ikke-muskelinvasiv, høyrisiko blærekreft. Men hva er det?
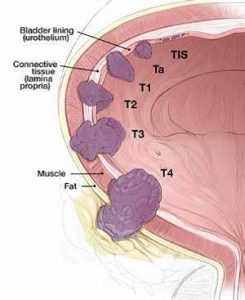
Blæresvulster sitter vanligvis som en polypp, en liten sjøanemone, på slimhinneveggen inne i blæra. Inne i selve veggen er det et muskellag. Det er dette som gjør at vi kan presse sammen blæra når vi skal tisse. Dersom svulsten utvikler kreftceller som har den egenskapen at de kan bane seg vei nedover i vevslagene og vokse som rotutløpere innover i blæreveggen og inn i dette muskellaget, kaller vi svulsten «muskelinvasiv». Dette vekstmønsteret klassifiseres i T-kategorien (t = tissue), hvor T2 og høyere angir muskelinvasiv vekst, mens Ta og T1 angir ikke-muskelinvasiv tumor.
CIS = carcinoma in situ angir en spesialform, en flat kreftsvulst som er vanskelig å oppdage og som ubemerket kan vokse innover i blæreveggen uten at man ser noen klump på slimhinna inne i blæra. Forekomst av slike svulster høyner alltid alvorligheten av sykdommen.
I tillegg har dere sikkert hørt at noen svulster er mer «aggressive» enn andre. Da viser man til cellenes utseende, om de ligner mer eller mindre på normale, friske celler. Jo mer unormal en celle er, jo mindre vil den underkaste seg de styringssignaler den får fra kroppen. Det gjør den til en farligere celle fordi den da i større grad vil kunne spre seg, formere seg og hindre eller forstyrre andre kroppsfunksjoner. Disse egenskapene klassifiseres i det som heter WHO-grad. Da dataene brukt i denne studien ble innhentet, brukte man en tredelt skala; WHO grad 1, 2 eller 3. Grad 3 er mest aggressiv. Nå brukes en todelt skala; lav- eller høygradig malign (LG eller HG).
De som har kodene TaG3, T1G2, T1G3 med eller uten CIS (Tis = CIS), er de som bør spisse ører i denne sammenheng.
Forskerne så på alle aktuelle pasienter behandlet i Sverige mellom 1997 og 2014. De fant at det var noen forskjeller mellom gruppene som alder, sykdommens alvorlighet, hvilken sykehusregion de tilhørte m.m., men når de hadde kompensert for disse faktorene viste tallene likevel at de pasientene som fikk BCG hadde en bedre overlevelse enn de som fikk fjernet blæra: 5-års kreftspesifikk overlevelse var på 87% for BCG-gruppa og 71% for cystektomi-gruppa. Samme mønster viste seg når man så på totaloverlevelse, altså alle årsaker til død uten å skille på kreft og andre dødsårsaker: 72% for BCG-gruppa og 61% for cystektomi-gruppa.
Dette er uventede resultater. Man har pleid å tenke at «jo mer kniv, jo bedre». Men kanskje det ikke er sånn? Dette er en tilbakeskuende (retrospektiv) studie. Det har sine svakheter. I en ny studie vil forskerne bruke tilfeldig utvelgelse (loddtrekning) for å bestemme hvilken behandling pasientene skal ha. Da vil vi få mer solide resultater for fremtidige anbefalinger om behandling til denne viktige gruppen pasienter.

Ble operert i 2017 og 2018 .
Fikk BCG Behandling etterpå .
Med jevnlige kontroller og foreløpig ikke tilbakefall . Var inne til operasjon nå i slutten av november, biopsi, som var slimhinne . So far all good.
Så lenge svulsten sitter i slimhinnen og ikke har begynt å invadere bindevevslaget under slimhinnen eller i selve muskellaget i blæreveggen, er det veldig gode sjanser for at dette går bra. I begrepet «høyrisiko»-pasienter ligger det at kreftcellene viser tydelige tegn på at de er aggressive. Men i tillegg til å være aggressive må de også begynne å brøyte seg vei mellom de normale cellene som omgir dem, for å komme seg ut i resten av kroppen. Hvis de ennå ikke har kommet så langt, kan de kanskje sammenlignes med en tiger som står og knurrer, men som ennå ikke har angrepet. Da er dyrepasserens vanskelige valg: må jeg skyte tigeren? Og der står altså urologene: Må vi ta denne blæra, eller kan vi kurere pasienten ved å gi BCG-skyllinger?